Preeklampsja, eklampsja, rzucawka, stan przedrzucawkowy, zatrucie ciążowe, gestoza,… To wszystko nazwy tej samej choroby – jedna jest spolszczona, druga polska, a trzecia już prawie nie używana. Bez względu na to, jak ją nazwiemy, ta choroba wciąż jest groźna i bardzo niebezpieczna zarówno dla matki, jak i jej nienarodzonego dziecka.
Rekomendacje FIGO
Ostatnie rekomendacje dotyczące preeklampsji opublikowane przez FIGO (The International Federation of Gynecology and Obstetrics), które zostały przyjęte przez polską Sekcję Ultrasonografii PTGiP, mieszczą się na 33 stronach publikacji. Postaram się je streścić do najważniejszych punktów omijając mniej istotne statystyczne informacje.
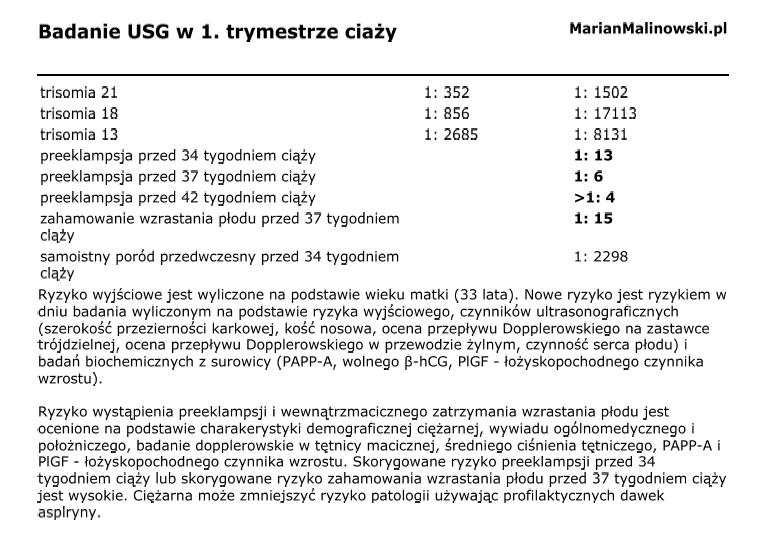
Trochę statystyki
Preeklampsja (PE) jest wielonarządowym schorzeniem, które dotyczy 2-5% kobiet w ciąży i jest jedną z głównych przyczyn zachorowalności i śmiertelności okołoporodowej kobiet i noworodków. Im pojawi się ona na wcześniejszym etapie ciąży, tym jest groźniejsza dla matki i dla płodu.
Przekładając to na liczby, globalnie w ujęciu rocznym umiera z tego powodu 76 000 kobiet i 500 000 dzieci. Jeśli chodzi o pieniądze, to koszty leczenia pacjentów (matka i dziecko) dotkniętych tą chorobą są kilku do kilkunastokrotnie wyższe w porównaniu do prawidłowego porodu drogami i siłami natury. W Californii obliczono, że prawidłowy poród drogami i siłami natury kosztował w 2017 roku ok. 4900$, a powikłany preeklampsją od 8200$ do 70100$ (dla porodu <34tc). Podobny stosunek przy innych kwotach utrzymuje się w Irlandii i Kanadzie.
Klasyfikacja
Preeklampsja jest klasyfikowana ze względu na czas wystąpienia w ciąży. Najgroźniejsza jest wtedy, kiedy wystąpi przed 34tc. Jednym z głównym celów profilaktyki i prowadzonego leczenia jest przesunięcie momentu wystąpienia tej choroby na czas po 34tc. Ten termin dotyczy przede wszystkim porodu, ponieważ urodzenie dziecka po 34tc znacząco poprawia jego szanse.
Skąd się bierze ta choroba?
Dokładna patogeneza tej choroby nie jest jeszcze dokładnie poznana. Postaram się tutaj przybliżyć i wyjaśnić aktualnie obowiązującą teorię tłumaczącą skomplikowany proces leżący u podstaw wystąpienia preeklampsji.
Od strony matki

Kluczem jest zjawisko, które pojawia się na samym początku ciąży, podczas wszczepiania się trofoblastu w endometrium macicy. Ten proces powinien prowadzić do wytworzenia się prawidłowych połączeń naczyniowych w jednostce matczyno-płodowej, czyli na styku macicy i łożyska. Prawidłowy przepływ krwi przez ten skomplikowany układ gwarantuje prawidłowe odżywianie płodu.
Jeśli przepływ krwi przez ten system jest nieprawidłowy, ze zwiększonym oporem naczyniowym, to zostają uwolnione związki zwiększające ogólne ciśnienie krwi po to, by w ten sposób wyrównać niedobory. Działają tu ogólne zasady mechaniki płynów. Ta metoda działa do momentu, w którym układ krążenia u matki jest wydolny. Jeśli jest przeciążony, pojawiają się objawy niewydolności wielonarządowej, które są zagrożeniem dla życia. Dzieje się tak, jeśli ogólne ciśnienie krwi jest zbyt wysokie dla innych narządów.
Od strony dziecka
Z drugiej strony, dziecko rozwija się i rośnie zależnie od prawidłowego funkcjonowania łożyska, które jest zależne od wydolności układu naczyniowego w macicy, czyli tętnic macicznych dostarczających utlenowaną krew z substancjami odżywczymi dla dziecka. Jeśli łożysko przestaje dostarczać wystarczająco substancji odżywczych do płodu lub wymiana gazowa jest niewystarczająca, pojawiają się zaburzenia dobrostanu u płodu: od hipotrofii po obumarcie wewnątrzmaciczne.
Jak ją badać?
Dlatego scrining prowadzimy już w 12tc, gdzie badamy przepływy w tętnicach macicznych i badamy substancje mające związek z rozwojem łożyska (PLGF, czyli Placental Growth Factor). Celem jest wykrycie pacjentek z grup ryzyka i wdrożenie odpowiedniej profilaktyki nim zmiany w budowie jednostki matczyno-płodowej będą nieodwracalne.
Z drugiej strony monitoring tej choroby polega właśnie na poszukiwaniu jej objawów:
- na każdej wizycie mierzone jest ciśnienie tętnicze ciężarnych
- wykonywane są podstawowe badania laboratoryjne, jak morfologia (liczba płytek) i badanie ogólne moczu (białko)
- kontrolowanie w badaniu ultrasonograficznym dobrostanu płodu
Więcej na ten temat informacji jest podane w dalszych części tego artykułu.
Objawy
Objawy preeklampsji dotyczą zarówno matki jak i jej nienarodzonego dziecka. Stan matki przekłada się niemal bezpośrednio na dobrostan płodu.
- Nadciśnienie u matki (definiowane jako ciśnienie tętnicze >140mmHg skurczowe i/lub >90mmHg rozkurczowe zmierzone w sposób prawidłowy przynajmniej 2x w odstępie 4h u pacjentki z dotychczas prawidłowym ciśnieniem tętniczym) – warunek podstawowy oraz przynajmniej jeden z:
- Białkomocz u matki (>300mg/24h)
- Cechy niewydolności wielonarządowej u matki, np. niewydolność nerek, niewydolność wątroby, zmiany hematologiczne i powikłania neurologiczne jak rzucawka.
- Cechy niewydolności jednostki matczyno-płodowej (czyli łożyska), np. hipotrofia, nieprawidłowe przepływy w tętnicy pępowinowej u dziecka oraz obumarcie wewnątrzmaciczne płodu
Scrining

Scrining, który jest wystarczająco skuteczny, istnieje od niedawna i został wprowadzony przez The Fetal Medicine Foundation (więcej na temat tej fundacji znajdziesz tutaj: Co to jest FMF?). Jest on wieloetapowy sam w sobie i składa się też z kilku części. Bierze on pod uwagę:
- wiek matki
- czynniki ryzyka u matki (patrz osobny akapit poniżej)
- pomiary ciśnienia tętniczego u matki
- pomiary tętnic macicznych u matki
- badania biochemiczne u matki (PAPP-A, PLGF)
Pierwszy jego etap wykonuje się podczas badania genetycznego ok. 12tc. Jeśli ryzyko na tym etapie wyjdzie podwyższone, pacjentka otrzymuje leczenie profilaktyczne a ciąża jest monitorowana jako ciąża podwyższonego ryzyka (wykonuje się m.in. częściej badania ultrasonograficzne monitorujące przepływy tętnicze u matki i u płodu oraz monitorujące prawidłowy wzrost płodu, tzw. dobrostan płodu).
Niestety, z różnych względów, sytuacja nie zawsze pozwala na wykonanie pełnego scriningu w kierunku preeklampsji. Natomiast trzeba go zawsze wykonać u pacjentki, która ma przynajmniej jeden z czynników ryzyka.
Czynniki ryzyka
- Wiek matki – >35rż zwiększa o 1,2 do 3x ryzyko wystąpienia PE
- Rodność – nieródki mają ok. 2,7x wzrost ryzyka PE, ale wieloródki bez wcześniejszej PE mają zmniejszone ryzyko PE; ciekawostką jest to, że ten ochronny wpływ zanika przy zmianie partnera…
- Wystąpienie PE w poprzedniej ciąży – zwiększa ryzyko 7-10x
- Przerwa pomiędzy ciążami – krótsza niż 12m i dłuższa niż 72m zwiększa ryzyko, najbezpieczniejsza to ok. 12-23m
- Ciąża po wspomaganym leczeniu niepłodności (ART) – zwiększa ryzyko 2x
- Rodzinne występowanie (matka, ale też siostra) – wzrost 3-4x
- Otyłość (BMI >30 kg/m2) – zwiększa ryzyko 2-4x
- Rasa i pochodzenie etniczne – kobiety Afro-Carribbean i South Asian mają zwiększone ryzyko wystąpienia PE
- Choroby współistniejące:
- różne zaburzenia węglowodanowe od insulinoporności po cukrzycę
- nadciśnienie tętnicze przed ciążą
- choroby nerek
- choroby autoimmunologiczne, jak toczeń rumieniowaty (SLE) i zespół antyfosfolipidowy (APS)
Profilaktyka

Profilaktyka polega na przyjmowaniu kwasu acetylosalicylowego w dawce 150mg dziennie od stwierdzenia podwyższonego ryzyko preeklampsji do 36tc. Badanie ASPRE potwierdziło, że taka profilaktyka zmniejsza ryzyko wystąpienia tej choroby przynajmniej o 62%, a w niektórych sytuacjach nawet o ok. 90%.
Przyjmowanie kwasu acetylosalicylowego nie służy obniżeniu ciśnienia tętniczego. Jego celem jest niedopuszczenie do zmian, które spowodują wzrost ciśnienia tętniczego w późniejszym okresie ciąży. Leki nadciśnieniowe w ciąży nie należą do profilaktyki i stosuje się je na innym etapie leczenia.
Leczenie
Leczenie jest wielokierunkowe. Można je sprowadzić do następujących punktów:
- Stosowanie profilaktyki
- Utrzymanie prawidłowego ciśnienia tętniczego u matki
- Leczenie powikłań wielonarządowych u matki
- Monitorowanie dobrostanu płodu
- Zakończenie ciąży w sytuacji zagrożenia życia matki lub płodu
Powikłania
Powikłania zwyczajowo dzieli się na te wczesne i te późne. Dotyczy to zarówno matki, jak i jej dziecka.
Matczyne
Powikłania wczesne dla matki sprowadzają się do spustoszeń w organizmie wynikających z niewydolności wielonarządowej u matki, w skrajnych przypadkach prowadzące do jej śmierci.
Jeśli pacjentka przetrwa, to epizod preeklampsji kładzie się długim cieniem na jej przyszłe życie. Zwiększone ryzyko wystąpienia w przyszłości chorób sercowo-naczyniowych, nadciśnienia tętniczego, zawału serca, zaburzeń w funkcjonowaniu nerek, zespołu metabolicznego i cukrzycy, jak się szacuje, skraca życie o ok. 10 lat.
U płodu

Zagrożeniem dla płodu jest czas porodu wymuszony przez rozwój choroby. Im poród będzie wcześniej, tym dziecko będzie miało większe ryzyko zebrania powikłań związanych ze wcześniactwem: od porażenia mózgowego po zwiększone ryzyko chorób przewlekłych w życiu dorosłym (np. insulinooporność i cukrzyca, choroba wieńcowa, nadciśnienie tętnicze). Kluczem jest bariera 34tc, która znacząco poprawia szansę noworodka.
Podsumowanie
Preeklampsja to wciąż bardzo niebezpieczna choroba, która stanowi wyzwanie dla lekarzy i medycyny w ogóle. Ostatnio udało nam się zdobyć narzędzie, które znacząco zmniejsza jej występowanie. Jestem przekonany, że jest o co walczyć i prowadzenie scrinigu u najszerszego grona kobiet w ciąży ma głęboki sens. Daje nam szansę na skuteczne leczenie i urodzenie zdrowych dzieci. 🙂
Wykonywanie tego scriningu nie jest obowiązkowe w Polsce, zresztą tak samo jak w wielu krajach świata zachodniego. Warto jednak o to badanie dopytać swojego ginekologa.
Bibliografia
Źródłem dla tego artykułu są rekomendacje FIGO opublikowane w 2019 roku w The International Journal of Gynecology & Obstetrics, które znajdziesz tutaj.
[…] przez cały okres ciąży i karmienia piersią ze względu na jego inne pozytywne działania: preeclampsja/stan przedrzucawkowy, anemia (dlatego w niektórych preparatach z żelazem kwas foliowy jest dodatkiem), hipotrofia, […]
Dobry wieczór,
czy wysokie ryzyko 1:10 hipotrofii i 1:13 stanu przedrzucawkowego (badania w oparciu o usg, pappa i plgf) jest już wyrokiem, czy faktycznie to tylko ~10% szans na takie powikłanie i wdrożona profilaktyka może znacząco pomóc uniknąć takich konsekwencji?
Dzień dobry, Profilaktyka może zredukować ryzyko wystąpienia preeklamsji o ok. 90% (wg badania ASPRE).
Bardzo dziękuję!
Dzień dobry,
Mam ryzyko preekampsji przed 34 tg 1:116.Jednak lekarz nie przepisał zadnych lekow. Od jakiej wartosci ryzyka zalecana jest profilaktyka ?
Czy będąc w 19 tg jest jeszcze możliwe wykonanie jakiś badań w tym kierunku?
Artykuł bardzo przydatny i wiele wyjaśnia jednak powyższe kwestie mnie zastanawiają.
Pozdrawiam
Dzień dobry, dla ułatwienia wynik nieprawidłowy program podkreśla stosując tekst pogrubiony. Można powtórzyć ocenę ryzyka podczas badania połówkowego oceniając m.in. przepływy w tętnicach macicznych.
Witam serdecznie,
czy ryzyko preeklampsji przed 34 tyg. 1:1533,
ryzyko preeklampsji przed 37tyg 1: 360,
ryzyko preeklampsji przed 42 tyg. 1: 56 oraz
zahamowanie wzrastania płodu przed 37 tyg 1: 283 i
ryzyko porodu przedwczesnego 1:129
to niepokojące wyniki? Wizyta u lekarza dopiero za 2tygodnie.
Bardzo dziękuję za pomoc.
Dzień dobry, program ułatwia interpretację podkreślając wyniki nieprawidłowe pogrubiając tekst.
[…] Z jednej strony oglądam dokładnie dziecko w usg i oceniam markery wad genetycznych oraz ryzyko preeklampsji, hipotrofii (problemy z prawidłowym wzrastaniem płodu, tzw. IUGR) i porodu przedwczesnego. Z […]